这个噩梦是在怀孕30周开始的。在常规的产前B超检查中,医生发现了问题,产科医生告诉小小(化名)的妈妈,小小存在腹裂严重畸形。
腹裂严重畸形是先天发育畸形,原本应在腹腔内的胃、小肠及结肠都从缺损的腹壁全部脱出体外。

■院方供图
据复旦大学附属儿科医院新生儿外科沈淳主任医师介绍,腹裂的发病率为万分之二 ,过去该病死亡率很高。
怎么办?是不是把孩子生下来?
小小妈妈求助了复旦大学附属妇产科医院产科沈婕副主任医师。让小小妈妈意外的是,除了红房子医院的产科专家,国家儿童医学中心、复旦大学附属儿科医院出生缺陷临床中心搭建的胎儿结构畸形围产期管理与诊治平台也同步启动,一起进行全面评估。
专家们给小小一家一个新的希望:生下孩子!专家们认为,腹裂胎儿染色体异常可能性较小,娩出后治愈的可能性极大。
但是,对于小小来说,有很多挑战。

■院方供图
何时出生非常关键!
太早出生,胎儿发育不完全,存活率低。
太晚出生,宝宝容易生长受限,再加上胎儿脏器突出的位置特殊,很有可能与脐带缠绕,如果不加强监护,胎死宫内风险极大。
经过反复衡量,沈婕团队为孕妇拟定了完备的跟踪监护及分娩方案。
果然,问题来了!小小在妈妈肚子里出现了生长受限。小小妈妈在怀孕33周的时候开始入院监护。在怀孕35周时,专家们发现在胎监检查中发现胎动反应消失了,胎心基线很平。
■院方供图
必须立即进行剖腹产!
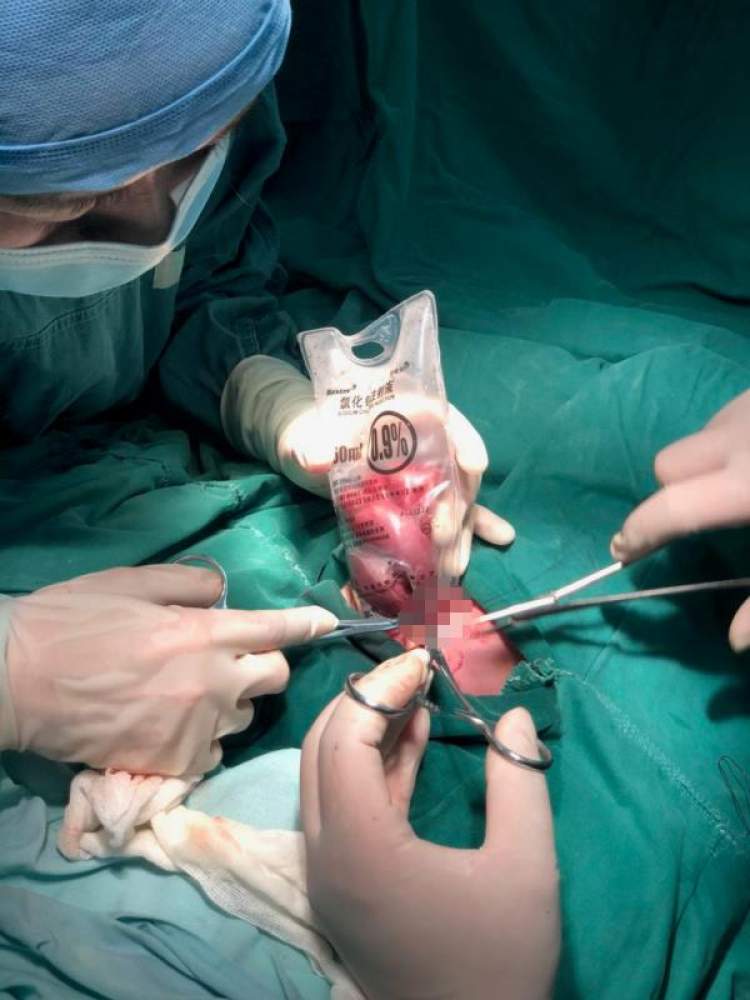
3月16日11点33分,一个小生命在复旦大学附属妇产科医院黄浦产房里诞生了。腹腔内的胃,小肠及结肠通过缺损的腹壁全部脱出体外,考虑到小小的肠道细小,沈婕团队用无菌的腹腔镜套镜头的薄膜套来包裹小小外露的脏器。
小小是35周早产儿,出生体重仅为2080g,随时可能由于严重的低容量性休克或重症感染导致死亡。
第一时间,小小通过平台绿色通道转诊到复旦大学附属儿科医院新生儿重症监护室(NICU)进一步诊治。

■院方供图
出生六天后,小小外露肠管回到肚子里
据沈淳主任医师介绍,在对患儿进行补液扩容,预防感染,呼吸支持等常规治疗的基础上,由新生儿外科团队对外露脏器进行初步的清洁,保温与固定。根据评估结果,专家团队认为由于患儿腹腔脏器脱出较多,而腹腔容量小,一期还纳腹腔脏器修复腹裂可能性不大,最终确定了分期修复的手术方案。
出生当晚,新生儿外科专家们即为小小实施第一次修复手术,将一半以上的外露脏器还纳入腹腔,并使用人工疝囊袋套住缺损部位,对剩余外露肠管进行保护护理。
第一次手术后由团队专业医护人员每天对套在人工疝囊袋中的剩余外露肠管进行保湿、肠管血供监测并逐步挤压外露肠管进入腹腔,扩大腹腔容量。
最终小小出生后六天将全部外露肠管回纳成功,并再次手术完全修复了腹裂缺损。据儿科医院NICU的张蓉副主任医师介绍,小小术后仍有好几道关卡要过,如呼吸关、感染关、喂养关等。
目前小小已顺利渡过呼吸关和感染关,他将在肠道功能进一步恢复与适应后逐渐健康成长。
腹裂并不是不可治
腹裂是一种罕见但十分复杂严重的先天性腹壁畸形,发病率为万分之二。儿科医院出生缺陷临床中心、外科主任郑珊教授介绍,腹裂主要表现为脐旁腹壁完全缺损,腹腔内胃,肠管等脏器脱出体外。通常体液大量丢失所导致的休克及继发严重感染是导致腹裂患儿死亡的主要原因。“过去在我国由于腹裂患儿缺乏产前诊断及个体化孕期管理,加上生后未能及时转运至儿童专科医院进行有效的救治,死亡率高。同时许多家庭由于心理惧怕,绝大多数选择终止妊娠。”
随着产前诊断技术不断提高,同时复旦大学附属儿科医院与包括复旦大学附属妇产科医院、和平妇幼保健院、上海市第一妇婴保健院等多家产科医院合作建立的胎儿结构畸形围产期管理与诊治平台大大提高了腹裂患儿的生存率与预后。
其实。腹裂患儿合并多发畸形的发生率远较其他先天畸形低,且治愈率超过90%。
郑珊教授表示,“不同程度的腹裂病人应区别对待,不应盲目全部选择终止妊娠。对于不合并染色体畸形及多发脏器畸形的腹裂病例可选择继续妊娠,通过产前个体化管理及生后精准治疗可获得良好的治疗效果。”
